Бронхиальная астма - это хроническое воспалительное заболевание дыхательных путей, которое характеризуется приступами задыхания, кашлем и усилением выделения мокроты. Оно может быть вызвано различными факторами, включая аллергены, инфекции и раздражители. Для контроля симптомов астмы и предотвращения приступов часто применяются лекарства, в том числе нестероидные противовоспалительные средства (НПВС).
Однако, у пациентов с бронхиальной астмой применение НПВС может быть небезопасным. Некоторые исследования показали, что НПВС могут вызывать или усиливать приступы астмы. Это связано с тем, что они могут усиливать воспаление в дыхательных путях и сужать их просвет.
Поэтому, для пациентов с бронхиальной астмой, применение НПВС часто является запрещенным или требует особой осторожности. Врачи рекомендуют обратиться к специалисту, прежде чем начинать применять эти лекарства. Вместо НПВС могут использоваться другие группы противовоспалительных препаратов, которые не вызывают негативных эффектов на дыхательные пути.
Важно помнить, что каждый пациент с бронхиальной астмой имеет уникальные особенности и реакции на лекарства. Поэтому, решение о применении или запрете НПВС должно быть принято после тщательного анализа пациентом и его врачом всех плюсов и минусов терапии. Регулярное наблюдение и коррекция лечения помогут достичь оптимального контроля за бронхиальной астмой и избежать возможных осложнений от применения НПВС.
Роль НПВС в лечении бронхиальной астмы
В отличие от глюкокортикостероидов, НПВС могут быть использованы в дополнение к основному лечению бронхиальной астмы. Они обладают противовоспалительными свойствами и способны уменьшить воспаление в дыхательных путях, что позволяет снизить частоту и тяжесть приступов астмы.
НПВС также способствуют снижению продукции противовоспалительных медиаторов, таких как простагландины, что приводит к уменьшению общего воспалительного ответа организма. Это особенно полезно для пациентов с бронхиальной астмой, так как их дыхательные пути постоянно подвергаются воздействию различных воспалительных факторов.
Однако, несмотря на свою эффективность, НПВС также имеют некоторые нежелательные эффекты, которые могут усугубить симптомы бронхиальной астмы. Одним из таких эффектов является возможность приводить к сокращению бронхов и вызывать обструкцию дыхательных путей у некоторых пациентов.
Поэтому перед началом лечения НПВС необходимо провести тщательную оценку пациента, включая анализ его медицинской и аллергологической истории, чтобы исключить риск развития негативных реакций. Также важно следить за состоянием пациента во время приема НПВС и при необходимости адаптировать дозировку или назначить альтернативные препараты.
Таким образом, НПВС играют важную роль в лечении бронхиальной астмы, благодаря своим противовоспалительным свойствам. Однако их использование должно быть основано на оценке пациента и проводиться под наблюдением врача для минимизации возможных рисков и максимальной эффективности лечения.
Побочные эффекты НПВС при бронхиальной астме

Первым и самым серьезным побочным эффектом НПВС при бронхиальной астме является усиление аллергической реакции и развитие астматического приступа. НПВС вызывают сужение бронхиальных трубок и ухудшают обмен газов в легких, что может привести к приступу удушья, кашлю и затрудненному дыханию.
Заметно, что степень риска развития побочных эффектов при использовании НПВС у пациентов с бронхиальной астмой может значительно отличаться.
Кроме того, применение НПВС может вызывать нежелательные побочные эффекты, такие как головная боль, желудочно-кишечные расстройства, повышенное кровотечение и повышение артериального давления. Эти эффекты должны быть учтены при назначении НПВС пациентам с бронхиальной астмой.
Важным моментом является индивидуальная реакция каждого пациента на НПВС. У одного пациента побочные эффекты могут быть легкими и незначительными, а у другого - сильными и опасными. Поэтому перед применением НПВС необходимо тщательно изучить медицинскую историю пациента, учесть его особенности организма и побочные эффекты, которые он может иметь.
В целом, побочные эффекты НПВС при бронхиальной астме требуют серьезного изучения и оценки. Необходимо помнить, что оптимальное лечение бронхиальной астмы должно быть индивидуализированным и основываться на комплексном подходе, учитывая все возможные риски и побочные эффекты лекарственных средств.
Развитие аллергических реакций от НПВС

Развитие аллергической реакции от НПВС обусловлено их способностью стимулировать выделение в организме веществ, таких как лейкотриены и простагландин, которые играют важную роль в развитии воспалительных процессов. У пациентов с бронхиальной астмой эти вещества могут вызывать сужение бронхов, ухудшение дыхания и другие симптомы астмы.
Также, некоторые НПВС могут вызывать непосредственную аллергическую реакцию, связанную с участием иммунной системы. Это происходит при контакте организма с препаратом, на который он реагирует аллергической реакцией. Пациенты могут испытывать различные симптомы аллергической реакции, такие как крапивница, отек лица или горла, зуд, насморк и другие.
Для пациентов с бронхиальной астмой особенно важно быть внимательными при приеме НПВС. Перед началом лечения необходимо проконсультироваться с врачом и учесть возможность развития аллергической реакции. В случае появления каких-либо симптомов аллергии, необходимо немедленно прекратить прием НПВС и обратиться к врачу для консультации и подбора других лекарственных препаратов.
| Симптомы аллергической реакции от НПВС: |
|---|
| - Крапивница |
| - Отек лица или горла |
| - Зуд |
| - Насморк |
Влияние НПВС на респираторные показатели
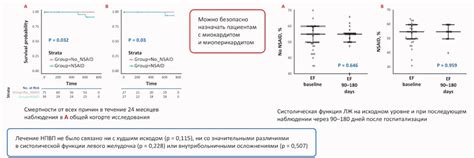
Однако, в некоторых случаях, пациенты могут обратиться к приему ненаркотических противовоспалительных препаратов (НПВС), чтобы снять боль и воспаление, связанные с астмой. НПВС обычно используются для лечения боли, воспаления и лихорадки, но они могут иметь негативное влияние на респираторные показатели у пациентов с бронхиальной астмой.
Основными эффектами НПВС на респираторные показатели являются сужение дыхательных путей и повышение частоты и тяжести астматических приступов. Это происходит из-за того, что НПВС блокируют фермент циклоксигеназу, который отвечает за синтез простагландинов - веществ, которые обеспечивают нормальное функционирование дыхательных путей.
Необходимо отметить, что не все пациенты с бронхиальной астмой испытывают негативное влияние НПВС на респираторные показатели. Но риск возникновения осложнений увеличивается с увеличением дозы и времени приема НПВС. Поэтому перед применением НПВС пациентам с бронхиальной астмой всегда рекомендуется проконсультироваться с врачом.
В целом, использование НПВС у пациентов с бронхиальной астмой не рекомендуется без назначения врача из-за потенциального риска неблагоприятного влияния на респираторные показатели. Пациенты с астмой должны всегда обсуждать лечение со своим врачом и следовать рекомендациям для достижения оптимального контроля над заболеванием и предотвращения возможных осложнений.
Негативное воздействие НПВС на иммунную систему
Нестероидные противовоспалительные средства (НПВС) широко применяются для снятия боли, снижения воспаления и жесткости суставов, а также для борьбы с высокой температурой. Однако, они также могут иметь негативное воздействие на иммунную систему организма.
В частности, НПВС могут снижать иммунный ответ организма на инфекции и воспаления. Они подавляют активность иммунных клеток, таких как лейкоциты и цитокины, которые играют важную роль в борьбе с инфекциями. В результате приема НПВС организм становится более уязвимым для бактериальных и вирусных инфекций.
Кроме того, НПВС могут оказывать негативное воздействие на процесс заживления ран и регенерации тканей. Они могут замедлять рост и деление клеток, что приводит к затяжным ранам и длительному заживлению.
Также некоторые исследования показали, что прием НПВС может способствовать развитию аллергических реакций и аутоиммунных заболеваний. Некоторые НПВС могут повышать уровень антител в организме, что может вызвать иммунные реакции на собственные ткани.
С учетом этих фактов, при назначении НПВС необходимо учитывать состояние иммунной системы пациента и потенциальные риски, связанные с их применением.
Риск возникновения астматических приступов при применении НПВС

Риск возникновения астматических приступов при приеме НПВС существенно повышается у людей, страдающих от непереносимости ацетилсалициловой кислоты (аспирина) или других препаратов из группы НПВС. У них даже небольшая доза НПВС может спровоцировать сильную реакцию организма и вызвать астматический приступ.
Также стоит отметить, что риск возникновения астматических приступов при приеме НПВС возрастает с продолжительностью применения и дозой препаратов. Так, у пациентов, которые принимали НПВС в течение длительного времени или в высоких дозах, вероятность развития астматических приступов значительно выше.
Для пациентов с бронхиальной астмой рекомендуется избегать применения НПВС или проконсультироваться с врачом перед их назначением. Врач может подобрать альтернативные методы лечения боли или воспаления, которые не представляют риска для развития астматических приступов пациента.
В случае необходимости назначения НПВС пациенту с бронхиальной астмой, важно строго соблюдать рекомендации врача относительно дозы препарата и продолжительности его применения. Также необходимо принимать во внимание сопутствующие факторы, такие как наличие аллергии на ацетилсалициловую кислоту или другие НПВС.
Причины запрета НПВС при бронхиальной астме
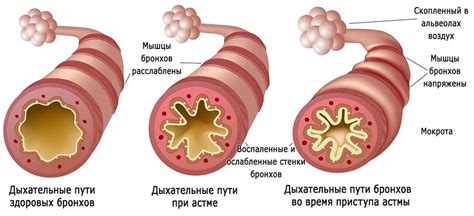
Нестероидные противовоспалительные препараты (НПВС) – это группа лекарственных средств, предназначенных для снижения воспаления и боли. Они широко используются при различных заболеваниях, но для пациентов с бронхиальной астмой эти препараты запрещены. Несмотря на их эффективность в устранении воспаления, НПВС могут вызывать опасные побочные эффекты у пациентов с астмой.
Одной из причин запрета НПВС при бронхиальной астме является их способность вызывать бронхоспазм. Бронхоспазм – это непредсказуемая реакция дыхательных путей, при которой происходит мгновенное сужение бронхов и ухудшение дыхания. Это возможно из-за того, что НПВС могут увеличивать количество воспалительных медиаторов в организме, таких как лейкотриены, которые играют важную роль в развитии бронхоспазма.
Другой причиной запрета НПВС у пациентов с астмой является риск возникновения аллергических реакций. Использование НПВС может усилить иммунный ответ и повысить вероятность развития аллергических реакций, таких как крапивница, анафилаксия и отек Квинке. Эти реакции могут быть чрезвычайно опасными и требуют немедленного медицинского вмешательства.
Кроме того, в некоторых случаях НПВС могут ухудшить контроль бронхиальной астмы и вызвать обострение заболевания. Это может произойти из-за взаимодействия НПВС с другими лекарственными средствами, которые принимает пациент для лечения астмы.
В связи с этим, пациенты с бронхиальной астмой должны тщательно избегать приема НПВС и обязательно проконсультироваться со своим врачом для подбора более безопасных альтернативных методов лечения боли или воспаления. Открытость и честная информация о проблеме помогут пациентам сократить риск неприятных последствий и добиться безопасности и эффективности лечения.
Альтернативные методы лечения бронхиальной астмы без НПВС

1. Активный образ жизни и физическая активность. Регулярные физические упражнения могут помочь укрепить дыхательную систему, расширить бронхи и поддерживать общую физическую выносливость. Рекомендуется выбирать низконагруженные виды спорта, такие как плавание, йога или пилатес.
2. Ведение дневника астмы. Запись симптомов, факторов, которые вызывают приступы, и эффективности различных лекарственных препаратов поможет врачу определить наиболее эффективные методы лечения и контролировать заболевание.
3. Использование ингаляционных препаратов. Ингаляторы с короткодействующим бета-агонистом помогают быстро облегчить задышку во время приступов. Для поддерживающей терапии можно использовать ингаляторы с длительным действием, например, глюкокортикостероиды или лейкотриеновые рецепторные антагонисты.
4. Альтернативные методы лечения. Некоторые пациенты отмечают, что им помогают альтернативные методы лечения, такие как гомеопатия, акупунктура или травяные препараты. Однако, перед началом такого лечения необходимо проконсультироваться с врачом.
5. Избегание триггеров. Людям с бронхиальной астмой рекомендуется избегать контакта с аллергенами или раздражителями, которые могут вызвать приступы астмы. Это может быть пыль, пыльцы растений, пылевые клещи, химические вещества или табачный дым.
6. Поддержка здорового образа жизни. Здоровое питание, умеренная физическая активность, достаточный отдых и сон, а также избегание стрессовых ситуаций способствуют укреплению иммунитета и общему улучшению состояния организма.
Важно помнить, что каждый пациент уникален, и уровень эффективности альтернативных методов лечения может различаться. Перед началом использования любого метода необходимо проконсультироваться с врачом и следовать его рекомендациям.